Krwiomocz (krew w moczu): przyczyny, kiedy pilnie do urologa i jak wygląda diagnostyka w Warszawie
Widok krwi w moczu potrafi przestraszyć – i słusznie, bo krwiomocz (hematuria) zawsze wymaga wyjaśnienia. Czasem powód bywa „banalny” (np. infekcja), ale bywa też sygnałem choroby, której nie wolno przeoczyć (np. kamicy lub nowotworu układu moczowego). Co ważne: nawet jeśli krwawienie szybko ustąpi, nie powinno się go bagatelizować.
Poniżej znajdziesz gabinetowe, praktyczne omówienie: najczęstsze przyczyny, sytuacje „na już”, oraz jak wygląda diagnostyka krwiomoczu w Warszawie – krok po kroku.
Co to jest krwiomocz i czym różni się od „krwinkomoczu”?
W języku potocznym „krew w moczu” to wszystko, co barwi mocz na różowo, czerwono lub brunatno. Medycznie rozróżniamy:
Krwiomocz makroskopowy (widoczny) – mocz ma zmieniony kolor, czasem pojawiają się skrzepy.
Krwiomocz/krwinkomocz mikroskopowy – mocz „na oko” wygląda normalnie, a erytrocyty wychodzą dopiero w badaniu. (W wytycznych często jako punkt odcięcia podaje się ≥3 krwinki czerwone w polu widzenia w mikroskopii).
Uwaga praktyczna: nie każdy czerwony mocz oznacza krew. Buraki, barwniki spożywcze czy niektóre leki/suplementy mogą zmieniać barwę. Ale i tak – jeśli masz wątpliwość, zrób badanie ogólne moczu zamiast zgadywać.
Najczęstsze przyczyny krwi w moczu
Krwiomocz może pochodzić z każdego odcinka dróg moczowych: nerek, moczowodów, pęcherza, cewki; u mężczyzn także z prostaty.
1) Infekcja dróg moczowych (ZUM)
Często towarzyszą jej: pieczenie przy oddawaniu moczu, częstomocz, parcie, ból podbrzusza, czasem gorączka. Wtedy kluczowe są: badanie ogólne moczu + posiew (przed antybiotykiem, jeśli to możliwe).
2) Kamica nerkowa / moczowodowa
Typowy jest silny, kolkowy ból boku/lędźwi, promieniowanie do pachwiny, nudności. Krwiomocz może być widoczny lub tylko w badaniu. Diagnostyka opiera się na badaniach moczu i obrazowaniu (USG, czasem TK).
3) Choroby pęcherza (w tym nowotwory)
Klasycznie opisywany jest bezbolesny krwiomocz makroskopowy, czasem nawracający. To jeden z powodów, dla których każdy epizod krwiomoczu trzeba sprawdzić, szczególnie u osób z czynnikami ryzyka (np. palenie tytoniu, wiek).
4) Przerost prostaty, zapalenie prostaty (u mężczyzn)
Mogą pojawiać się trudności w oddawaniu moczu, słabszy strumień, częste wstawanie w nocy. Krwiomocz bywa jednym z objawów wymagających konsultacji.
5) Choroby nerek (kłębuszkowe i niekłębuszkowe)
Czasem krwiomoczowi towarzyszy białkomocz, obrzęki, nadciśnienie, gorsze wyniki nerkowe. Wtedy urolog często współpracuje z nefrologiem.
6) Leki przeciwkrzepliwe i zaburzenia krzepnięcia
Jeśli krwiomocz pojawia się w trakcie leczenia przeciwkrzepliwego (np. NOAC/warfaryna) – diagnostyka jest konieczna. Nie zakładaj automatycznie, że „to tylko od leków”.
7) Uraz, intensywny wysiłek, zabiegi urologiczne
Po urazie okolicy lędźwiowej lub po niektórych procedurach krwiomocz może się zdarzyć – ale nadal warto ustalić, czy nie doszło do powikłań.
Kiedy pilnie do urologa lub na SOR? „Czerwone flagi”
Z krwiomoczem nie warto zwlekać, ale są sytuacje, w których liczy się czas. Jedź pilnie na SOR / wezwij pomoc, jeśli występuje:
krwiomocz ze skrzepami lub narastające krwawienie,
niemożność oddania moczu (podejrzenie tamponady pęcherza skrzepami),
silny ból (kolka nerkowa) z wymiotami, omdleniem lub narastającym osłabieniem,
gorączka, dreszcze (ryzyko odmiedniczkowego zapalenia nerek/urosepsy),
krwiomocz po urazie (zwłaszcza okolicy brzucha/lędźwi),
ciąża i krwiomocz,
znaczne pogorszenie stanu ogólnego.
Jeśli objawy są mniej gwałtowne, ale to „pierwszy raz” albo krwiomocz nawraca – i tak umów pilną konsultację (POZ/urolog). NHS podkreśla, że krew w moczu zwykle nie wynika z niczego skrajnie groźnego, ale wymaga sprawdzenia.
Jak wygląda diagnostyka krwiomoczu – krok po kroku (Warszawa)
Warszawa ma pełne zaplecze: laboratoria, USG, TK/MR, oddziały szpitalne i gabinety urologiczne. Najważniejsze jest jednak nie „gdzie”, tylko jaką ścieżką pójść, żeby niczego nie pominąć.
Krok 1: Pierwsza ocena – POZ, NPL czy SOR?
SOR: gdy są czerwone flagi (skrzepy + zatrzymanie moczu, gorączka, silny ból, uraz).
Nocna i świąteczna opieka: gdy objawy pojawiają się wieczorem/w nocy, a nie są jednoznacznie „na SOR”. Pacjent.gov.pl i gov.pl opisują, kiedy korzystać z NPL.
POZ (lekarz rodzinny): w większości pozostałych sytuacji – lekarz zbiera wywiad, bada, zleca podstawowe badania i kieruje dalej.
Krok 2: Podstawowe badania (często już na starcie)
Najczęściej zaczyna się od:
badania ogólnego moczu (z oceną osadu),
posiewu moczu, jeśli podejrzewamy infekcję,
badań krwi: morfologia, parametry stanu zapalnego (np. CRP) i kreatynina (ważna przed kontrastem w TK).
Warto (jeśli potrafisz) przygotować dla lekarza listę: kiedy zaczęło się krwawienie, czy były skrzepy, ból, gorączka, leki (zwłaszcza przeciwkrzepliwe), palenie tytoniu, przebyte zabiegi i choroby nerek.
Krok 3: Rozstrzygnięcie – czy to bardziej „od nerek” czy „z dróg moczowych”?
To ważne, bo inne są dalsze kroki. W praktyce lekarz patrzy m.in. na:
obecność białka w moczu,
kształt krwinek w osadzie (wskazówki kłębuszkowe),
objawy towarzyszące i wyniki nerkowe.
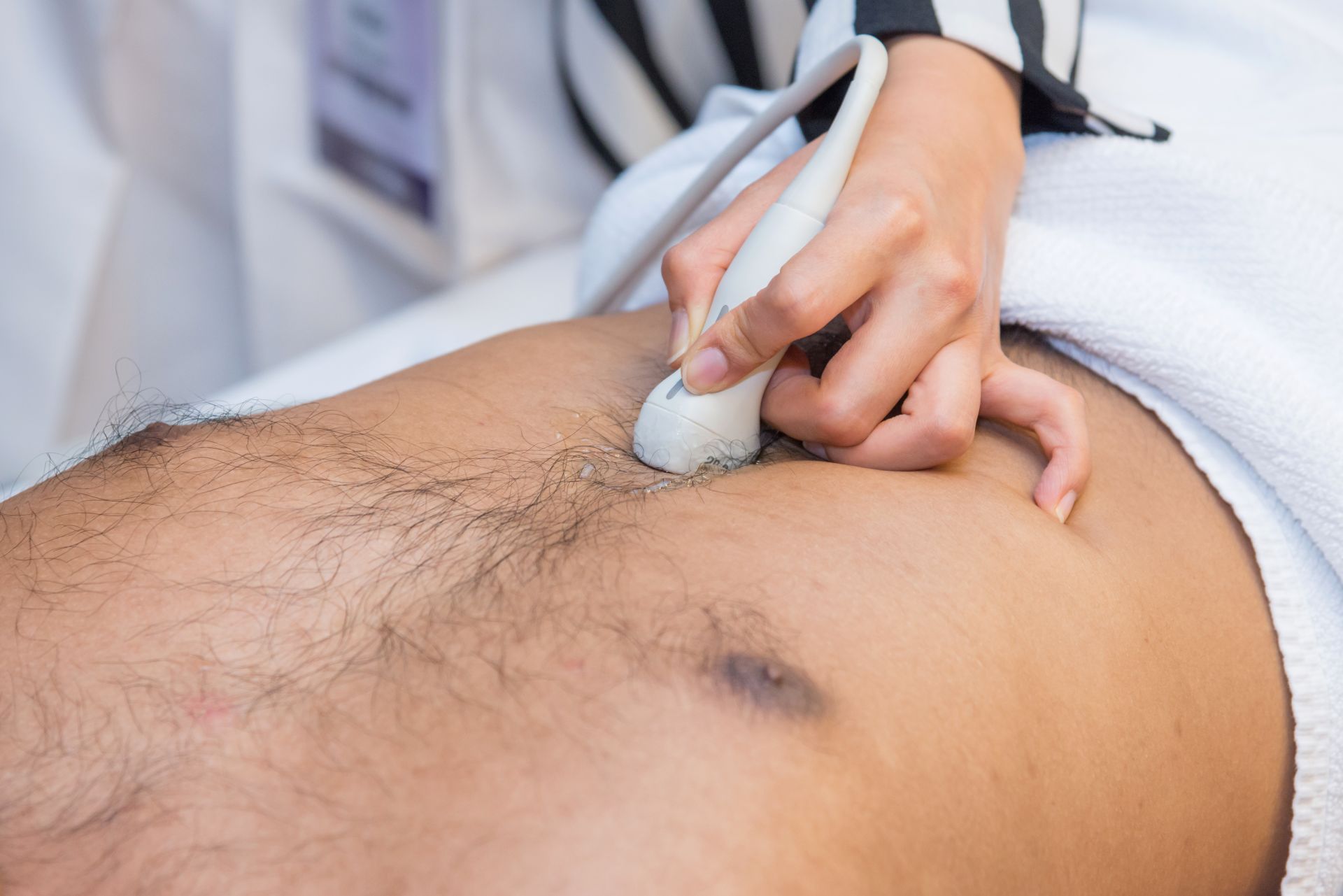
Krok 4: Badania obrazowe – USG, a czasem TK (urografia TK)
W Warszawie USG układu moczowego jest dostępne szeroko (gabinetowo i w pracowniach). Zależnie od obrazu klinicznego i ryzyka, kolejnym krokiem może być:
USG jamy brzusznej/układu moczowego (nerki, pęcherz, zaleganie moczu),
TK jamy brzusznej i miednicy z kontrastem w fazie urograficznej (często przy krwiomoczu makroskopowym lub gdy trzeba dobrze ocenić drogi moczowe i wykluczyć poważne przyczyny).
Krok 5: Cystoskopia – oglądanie pęcherza „od środka”
Jeżeli istnieje podejrzenie źródła krwawienia w pęcherzu lub trzeba wykluczyć zmiany nowotworowe, standardem jest cystoskopia (wziernikowanie pęcherza). To krótkie badanie wykonywane przez urologa (często ambulatoryjnie), które pozwala obejrzeć śluzówkę pęcherza i ujścia moczowodów.
Po cystoskopii – jeśli pojawi się gorączka, silny ból lub problemy z oddawaniem moczu – trzeba pilnie skontaktować się z lekarzem.
Krok 6: Badania dodatkowe (gdy wskazane)
Zależnie od sytuacji lekarz może zlecić:
cytologię moczu (ocena komórek pod kątem zmian nowotworowych),
badania w kierunku chorób nerek (czasem konsultacja nefrologiczna),
badania układu krzepnięcia,
u mężczyzn: ocenę prostaty (badanie per rectum, czasem PSA – według wskazań klinicznych).
Urolog w Warszawie: skierowanie, tryb NFZ i prywatnie
W praktyce ścieżki są dwie:
NFZ: zwykle potrzebujesz skierowania do poradni urologicznej (najczęściej od lekarza POZ).
Prywatnie: skierowanie zazwyczaj nie jest wymagane – możesz umówić wizytę bezpośrednio.
W stanach nagłych (SOR/izba przyjęć) nie mówimy o „skierowaniu do urologa”, tylko o pilnej diagnostyce i leczeniu w trybie dyżurowym.
Co możesz zrobić „od razu” przed wizytą? (bez ryzykownych eksperymentów)
Zrób badanie ogólne moczu (i posiew, jeśli są objawy infekcji).
Nawadniaj się rozsądnie (chyba że lekarz zaleci inaczej) – odwodnienie zagęszcza mocz i może nasilać dolegliwości.
Zapisz: kiedy wystąpiło, czy były skrzepy, ból, gorączka, leki (szczególnie przeciwkrzepliwe).
Nie odstawiaj samodzielnie leków przeciwkrzepliwych – to decyzja medyczna, zależna od wskazania i ryzyka zakrzepowego.
Jeśli podejrzewasz, że „to buraki” – i tak potwierdź to badaniem moczu.
Dlaczego ten temat pojawia się na blogu gabinetowym (także podologicznym)?
W gabinecie często widzimy pacjentów „całościowo”: przewlekłe choroby (np. cukrzyca, nadciśnienie, choroby nerek) wpływają i na stopy, i na układ moczowy. Krwiomocz to objaw, który warto potraktować jak sygnał ostrzegawczy organizmu – i skonsultować, zamiast czekać, aż „samo przejdzie”.
Najważniejsze do zapamiętania
Każdy epizod krwi w moczu wymaga diagnostyki – nawet jeśli ustąpi.
Pilnie na SOR, gdy są skrzepy, zatrzymanie moczu, gorączka, silny ból, uraz.
Diagnostyka zwykle obejmuje: mocz + krew, następnie USG/TK i często cystoskopię, zależnie od ryzyka i obrazu klinicznego.

Najnowsze komentarze